Dekubity na Slovensku. Prečo zaostávame za Európou?
Dekubity predstavujú po kardiovaskulárnych a onkologických diagnózach tretie najnákladnejšie ochorenie. Ich liečba je desaťkrát drahšia ako prevencia. A aj keď je až 95 percent dekubitov preventabilných, v zdravotníctve sú všadeprítomné. Ako prebieha starostlivosť o dekubity na Slovensku, kde máme najväčší problém a ako by sme mali v nasledujúcich rokoch zlepšiť manažment dekubitov?
Dekubity predstavujú vysokonákladové ochorenie. Ich zvládnutie vyžaduje nielen veľké investície do pomôcok a nástrojov pre prevenciu a liečbu, ale aj do adekvátneho personálneho vybavenia. Je to však investícia, ktorá sa nám môže mnohonásobne vrátiť. Hovorila o tom PhDr. Beáta Grešš Halász, PhD., MPH, odborná asistentka z Ústavu ošetrovateľstva z Lekárskej fakulty Univerzity Pavla Jozefa Šafárika v Košiciach pri odbornom guľatom stole konanom v Prahe. Podľa analýzy z roku 2020, publikovanej v prestížnom odbornom časopise International Journal of Preventive Medicine, je liečba dekubitov desaťkrát nákladnejšia ako prevencia. Podľa Beáty Grešš Halász je tiež problematika dekubitov oveľa širšia, ako by sa na prvý pohľad mohlo zdať. „Dekubity prolongujú hospitalizáciu a predstavujú skutočne maximálnu záťaž pre pacienta, a to na úrovni biologickej, psychologickej aj sociálnej,“ hovorí Grešš Halász s tým, že zabezpečenie komplexnej starostlivosti o dekubity tiež významne zaťažuje pacientovu rodinu a celé jeho okolie. Navyše dekubity sa neobmedzujú len na vyššie ročníky. Postihujú pacientov v akomkoľvek veku. „Najčastejšie ide o ľudí imobilných, inkontinentných, s rôznymi chorobami chronického charakteru, ako sú kardiovaskulárne či onkologické ochorenia. V ohrození sú tiež pacienti s imunodeficitmi, endokrinnými ochoreniami, kompromitovanou výživou a hydratáciou,“ vysvetľuje Grešš Halász.
Nespornou výhodou dekubitov, avšak doteraz nie celkom využitou, je ich preventabilita. Podľa doterajších štúdií sa dá predísť vzniku 80 až 95 percent všetkých dekubitov. „Veľa rizikových faktorov môžeme regulovať, môžeme ich ovplyvňovať. Je dôležité, aby sme s pacientom pracovali ako s celistvou bytosťou, ktorá má svoje bio-psycho-sociálne aj spirituálne potreby, a to v kontexte multidisciplinárneho prístupu,“ zdôrazňuje Grešš Halász, podľa nej je však nutné, aby boli vytvorené v systéme nášho zdravotníctva podmienky, ktoré tento prístup umožňujú. Či už ide o systém vzdelávania, produkujúci dostatočne erudovaný personál, či o špecializované ambulancie a tímy pre liečbu rán, či špecializované centrá. Z hľadiska efektivity starostlivosti je podľa Grešš Halász nesmierne dôležitý tiež prenos dát, resp. ich dostupnosť. „Potrebujeme efektívne pristupovať k práci. Jednou z možností je telehealth, ktoré potrebujeme, aby sme mohli riešiť dokumentáciu. A tiež musíme vedieť, na čom sme, to znamená, že potrebujeme reálne dáta,“ vysvetľuje Grešs Halász.
Dekubity vo svete
Pokiaľ ide o dáta, základom sú údaje o incidencii a prevalencii. Celková celosvetová incidencia sa pohybuje v rozpätí 3,3 až 11,1 percenta. V nemocničných zariadeniach je to potom okolo 12 percent. Z hľadiska Európskej únie je prevalencia približne 11 percent, pričom jednotlivé krajiny Európskej únie udávali štatistické dáta v rozpätí 5 až 27 percent. Podľa údajov publikovaných v roku 2019 v prestížnom vedeckom časopise Journal of Wound Care je najčastejšie postihnuté sacrum (44 percent), nasleduje gluteálna oblasť (15 percent) a trochanter (15 percent). Najčastejším pridruženým ochorením dekubitov je diabetes mellitus, ktorý bol hlásený u pätiny všetkých pacientov s dekubitom. Pokiaľ by sme mali určiť „najrizikovejšie pracovisko“ z hľadiska vzniku dekubitov, tak najčastejšie bol výskyt tohto ochorenia hlásený u pacientov na ortopedických oddeleniach (18,5 percenta), nasledujú onkologické oddelenia (14,5 percenta) a jednotky intenzívnej starostlivosti (13,7 percenta). Čiastočne pozitívnym faktom je, že v tejto celosvetovej štatistike prevažujú dekubity v I. a II. štádiu, kedy sú podľa Grešš Halász ešte relatívne reverzibilné. Na Slovensku je však situácia zložitejšia, ale o tom neskôr.
Dekubity na Slovensku
Pokiaľ by sme sa chceli bližšie pozrieť na dekubity na Slovensku, mohli by sme sa pokúsiť čerpať z dát Národného centra pre zdravotnícke informácie (NCZI), ktoré vo svojej ročenke sumarizuje hlásenie diagnóz za každý kalendárny rok. Ďalším potenciálnym zdrojom dát je potom indikátor kvality č. 24 DEKUBITUS, prostredníctvom ktorého poskytovatelia raz ročne nahlasujú zdravotným poisťovniam počet dekubitov a poisťovne následne tieto dáta zasielajú ministerstvu zdravotníctva.
A práve u týchto dvoch zdrojov dát začína slovenský problém manažmentu dekubitov. Dostupné dáta totiž nie sú príliš relevantné. Podľa Grešš Halász spočíva problém s dátami od NCZI v tom, že vo svojej ročenke hlási len hlavné diagnózy, a pretože dekubitus je zriedkakedy hlavnou diagnózou, tak sa do finálnych štatistík a ročeniek nedostáva.
Pokiaľ ide o indikátor kvality č. 24, udávaný zdravotným poisťovniam, tak samotné poisťovne podľa Grešš Halász deklarujú, že sa dekubity v plnom rozsahu nehlásia. Ďalším problémom je vraj to, že táto výsledná hodnota nepredstavuje dostatočne presný indikátor kvality. „Nie je celkom spravodlivý, pretože porovnávame akútnu a dlhodobú zdravotnú starostlivosť, porovnávame súkromných a štátnych poskytovateľov. Markantný rozdiel bude tiež na rôznych oddeleniach alebo v komunitnej starostlivosti. Treba sa pozrieť aj na charakter pacientov, počet lôžok, kapacitu špecialistov, počet a zloženie personálu a tak ďalej,“ popisuje sťažené vyhodnotenie týchto dát Beáta Grešš Halász.
Niektoré užitočné informácie, možno aj poukazujúce na určitý trend, sa však z hlásení poisťovní predsa len dajú vyčítať. Podľa údajov Dôvery, zdravotnej poisťovne s takmer 1,5 milióna poistencov, počet dekubitov v priebehu rokov rástol (pozri graf 1). Zatiaľ čo v roku 2010 nahlásili poskytovatelia tejto poisťovni 2 424 dekubitov, v roku 2020 to už bolo 3 072 dekubitov. Aj v posledných dvoch covidových rokoch potom došlo miernemu nárastu výskytu, resp. hlásení dekubitov v rámci tohto indikátora kvality. Beáta Grešš Halász však v Prahe prezentovala tiež dáta od Dôvery poukazujúce na významný rozdiel vo výskyte, resp. počte nahlásených dekubitov z oblasti komunitnej a inštitucionalizovanej starostlivosti. Výskyt dekubitov v komunite je oproti inštitucionalizovanej starostlivosti viac ako dvojnásobný (pozri graf 2). V porovnaní so svetom sú potom veľmi zaujímavé aj údaje sumarizujúce počty hlásených dekubitov v jednotlivých štádiách. „Na Slovensku sú najviac zastúpené štádiá II a III, otázkou ale je, nakoľko sú tieto dáta relevantné a kopírujú realitu,“ poznamenala Beáta Grešš Halász, podľa ktorej sú dáta pre prevenciu dekubitov kľúčové.
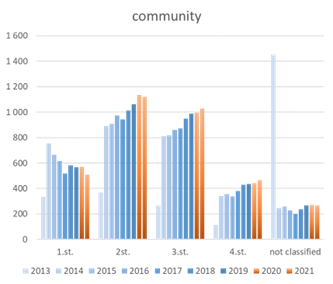
Graf 1: Hlásené dekubity v priebehu rokov 2010-2021 (Dôvera)
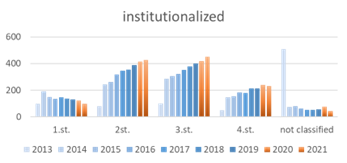
Graf 2_ komunitná vs. inštitucionalizovaná starostlivosť
Pacient sa v systéme nesmie stratiť
Podľa Beáty Grešš Halász musí byť prevencia prioritou už preto, že náklady na liečbu vysoko presahujú náklady na prevenciu. „Dekubity, ktorým sa nedalo predísť, sú tie, u ktorých boli zahájené adekvátne preventívne postupy v plnom rozsahu, a napriek tomu tieto dekubity vznikli,“ poznamenala Grešš Halász, podľa ktorej sa pacient, ktorý je v riziku vzniku dekubitu, nesmie v systéme stratiť z dohľadu. „V rámci inštitucionalizovanej alebo domácej starostlivosti musí byť manažment takého prípadu komplexný a prevenciu aj terapiu musí riadiť špecialista, resp. člen tímu pre liečbu rán. A pokiaľ je pacient prekladaný z jednej opatery do druhej, tak je nutné, aby sme zabezpečili plynulý preklad. To znamená vrátane pomôcok a špecialistov. Aby sme poskytovali efektívnu starostlivosť s využitím telehealth a elektronickej dokumentácie,“ vysvetlila Grešš Halász, podľa ktorej je súčasne vhodné, aby bol určený vždy jeden case manager, čo môže byť buď certifikovaná sestra alebo agentúra domácej starostlivosti. „Case manager následne zabezpečuje komunikáciu a kontakt v rámci multiodborovej spolupráce,“ upresňuje Grešš Halász.
Ideál poznáme. Ako ho ale dosiahneme?
Dôvody suboptimálneho stavu manažmentu dekubitov na Slovensku sú teda medzi odborníkmi dobre známe. Robia sa ale kroky k náprave? Čo už sa podarilo a čo nás ešte na ceste k ideálu čaká? Podľa Grešš Halász sa zatiaľ podarilo rozbehnúť nové certifikačné programy. „V súčasnosti prebiehajú v troch vzdelávacích inštitúciách. Certifikačný program má názov Ošetrovateľská starostlivosť o chronické rany. Jeden z týchto programov garantujem a beží nám len prvý turnus, kde ale máme už 44 frekventantov, na čo sme hrdí, pretože to ukazuje, že záujem na Slovensku je,“ referovala Grešš Halász, podľa ktorej sú však dôležité aj nadväzujúce aktivity. „V súčasnosti prebiehajú tiež vyjednávania Slovenskej spoločnosti pre liečbu rán na pôde ministerstva zdravotníctva a odboru vzdelávania. A finalizuje sa tiež minimálny štandard pre certifikačný program manažmentu chronických rán pre lekárov,“ dodala. V novembri tiež prebehla panelová diskusia odborníkov z praxe a zástupcov odborných organizácií na jednej strane a zástupcov zdravotných poisťovní a ministerstva zdravotníctva na druhej strane. Diskusia sa podľa Grešš Halász týkala najmä problematiky zberu dát, resp. metodického usmernenia pre zber dát v súvislosti s prevenciou dekubitov. „Je potešujúce, že tu vidíme eminentný záujem ministerstva zdravotníctva aj poisťovní túto problematiku začať skutočne efektívne a prakticky riešiť,“ pochválila Grešš Halász doterajší prístup ministerstva aj poisťovní.
Výsledkom spomínanej diskusie je podľa informácií MedicalTribune.sk prísľub vzniku transdisciplinárnej pracovnej skupiny na ministerstve zdravotníctva, ktorá by mala riešiť vytvorenie funkčnej metodiky pre zber dát so zameraním na identifikáciu súčasných nedostatkov a ich nápravu. „Chceli by sme prostredníctvom tejto pracovnej skupiny revidovať a aktualizovať existujúce štandardné diagnostické a terapeutické postupy a štandardný operačný postup manažmentu rán. Ale tiež vytvoriť a doplniť materiály o funkčné algoritmy, akronymy a formuláre. Následne potom systematicky implementovať preventívne a liečebné procesy a na základe našich zistení vytvárať špecializované ambulantné, ranové tímy a neskôr centrá s využitím telehealth,“ upresnila Grešš Halász a pripomenula, že kľúčové budú tiež kontinuálny manažment a dispenzarizácia pacienta, aby sa „nestratil“ v systéme.
Pokiaľ ide o ranové tímy, tak na Slovensku už niekoľko zariadení tieto tímy zriadilo a existujú vraj aj špecializované ambulancie. Centrá však podľa Beáty Grešš Halász zatiaľ nie sú v pláne. Podstatnú časť práce bude predstavovať kultivácia telehealth, pretože táto oblasť nie je zatiaľ legislatívne dostatočne zabezpečená. Aj to by teda mala byť podľa Grešš Halász jedna z oblastí, ktorou by sa mala spomínaná pracovná skupina na ministerstve zaoberať. Prvým a prioritným krokom je však podľa Beáty Grešš Halász vytvorenie metodického postupu, ktorý by napomohol efektívnejšiemu zberu dát a ich následnému využitiu. „Toto všetko potrebujeme na to, aby sme sa mohli o pacienta starať, pretože musíme pamätať na to, že ktokoľvek z nás sa môže kedykoľvek ocitnúť na mieste pacienta a potrebovať pomoc,“ uzavrela Beáta Grešš Halász.