Farmakoterapia obezity môže ovplyvniť aj spánkové apnoe

Nové antiobezitiká z liekovej skupiny inkretínových analóg vykazujú skutočne presvedčivé dáta, pokiaľ ide o redukciu hmotnosti. Pribúdajú ale aj dôkazy o ich ďalších pozitívnych účinkoch – môže ísť o ovplyvnenie krvného tlaku, zníženie tendencie k závislosti od alkoholu a novo aj o efekt na obštrukčné spánkové apnoe (OSA). Okrem toho, že významne znižuje kvalitu života, je OSA pomerne silným rizikovým faktorom kardiovaskulárnych ochorení (KVO).
OSA je jednou z najčastejších porúch dýchania viazaných na spánok. Táto porucha je charakterizovaná opakovanými kolapsmi hltana počas spánku, čo vedie k apnoe a hypopnoe s následnou hypoxémiou a hyperkapniou. Vyvolávajúcou príčinou je najčastejšie anatomická prekážka v dýchacích cestách, často spojená s obezitou, ukladaním tuku alebo s deformitami v dýchacích cestách. OSA je sprevádzaná klinicky významnými príznakmi, ako je nadmerná denná spavosť, a je nezávislým rizikovým faktorom KVO. Ochorenie je v populácii relatívne veľmi bežné, udáva sa, že celosvetovo je postihnutých viac ako 900 miliónov osôb (prevažujú muži), pričom až 40 percent pacientov má stredne ťažkú až ťažkú OSA. Ochorenie má závažné medicínske i socioekonomické dopady.
Liečba chorých s OSA sa historicky zameriavala na mechanickú podporu počas spánku. Terapia pozitívnym tlakom v dýchacích cestách (PAP) zlepšuje index apnoe-hypopnoe (AHI, t. j. počet apnoe a hypopnoe počas jednej hodiny spánku) a znižuje príznaky súvisiace s OSA, ale jej celková účinnosť môže byť negatívne ovplyvnená nedostatočnou adherenciou. Operácia horných ciest dýchacích, vrátane stimulácie hypoglosálneho nervu, síce môže byť účinná, avšak využiteľná je iba pre úzky okruh chorých. V súčasnej dobe neexistuje žiadna jednoznačne spoľahlivá farmakologická intervencia.
Jedným z etiologicky najvýznamnejších reverzibilných rizikových faktorov OSA a jej komplikácií je nadmerná adipozita. Prínos podstatného zníženia hmotnosti pri liečbe pacientov s OSA je dobre známy, a preto sa mnohé klinické odporúčania zhodujú na potrebe redukcie telesnej hmotnosti s cieľom dosiahnuť zlepšenie OSA. Je tu teda diskutovaná farmakologická intervencia cielená na liečbu nadváhy/obezity, ktorá by mohla uľahčiť holistický prístup, ktorý nemožno plne dosiahnuť vyššie uvedenými spôsobmi mechanickej liečby. V tomto kontexte sa otvára priestor pre antiobezitickú liečbu zahŕňajúcu aj antiobezitiká s mechanizmom účinku spočívajúcim v modulácii inkretínového systému.
Tirzepatid je dlhodobo pôsobiaci duálny agonista receptorov pre glukózo-dependentný inzulinotropný polypeptid (GIP) a glukagónu podobný peptid-1 (GLP-1). Liečba tirzepatidom viedla k významnému zníženiu nadmernej telesnej hmotnosti, zlepšeniu krvného tlaku a zníženiu markerov zápalu a dysfunkcie cievneho endotelu. Môže mať potenciál byť účinná u osôb s OSA.
Na možný prínos tirzepatidu v liečbe OSA u osôb s obezitou sa zamerali štúdie SURMOUNT‑OSA. Išlo o dve dvojito zaslepené, randomizované, kontrolované štúdie fázy III zahŕňajúce dospelých so stredne ťažkou až ťažkou OSA (AHI > 15) a obezitou (n = 469). Do štúdie 1 boli zaradení pacienti, ktorí neboli schopní alebo ochotní používať terapiu pozitívnym tlakom v dýchacích cestách (PAP). Do štúdie 2 boli zaradení pacienti na terapiu PAP. V štúdii 1 bol priemerný vek pacientov 48 rokov, 33 percent boli ženy, 35 percent malo stredne ťažkú OSA, 63 percent malo ťažkú OSA, 65 percent malo prediabetes, 76 percent malo hypertenziu, 10 percent malo srdcové poruchy a 81 percent malo dyslipidémiu. Pacienti mali na Epworthskej spánkovej stupnici (ESS) priemer 10,5.
V štúdii 2 bol priemerný vek pacientov 52 rokov, 28 percent boli ženy, 31 percent malo stredne ťažkú OSA, 68 percent ťažkú OSA, 57 percent malo prediabetes, 77 percent malo hypertenziu, 11 percent malo srdcové poruchy a 84 percent malo dyslipidémiu. Pacienti mali priemernú hodnotu na ESS 10,0.
Pacienti boli randomizovaní v pomere 1 : 1 tak, aby dostávali buď maximálnu tolerovanú dávku tirzepatidu (10 mg alebo 15 mg), alebo placebo počas 52 týždňov. Primárnym cieľovým parametrom bola zmena indexu AHI v 52. týždni oproti východiskovému stavu. Medzi kľúčové sekundárne cieľové parametre patrili percentuálna zmena AHI a telesnej hmotnosti a zmeny hypoxickej záťaže, zhoršenie a poruchy spánku hlásené pacientom, koncentrácia C‑reaktívneho proteínu stanovená vysoko citlivou metódou (hsCRP) a systolický krvný tlak.
V oboch štúdiách preukázala liečba tirzepatidom štatisticky významné a klinicky významné zníženie AHI v porovnaní s placebom. Medzi pacientmi liečenými tirzepatidom dosiahol väčší podiel pacientov aspoň 50-percentné zníženie AHI v porovnaní s placebom.
Na začiatku štúdie bol priemerný AHI 51,5 príhody za hodinu v štúdii 1 a 49,5 príhody za hodinu v štúdii 2, priemerný index telesnej hmotnosti (BMI) bol 39,1 kg/m2 v štúdii 1 a 38,7 kg/m2 v štúdii 2.
V štúdii 1 bola priemerná zmena AHI v 52. týždni −25,3 príhody za hodinu (95-percentný interval spoľahlivosti [95 % CI] −29,3 až −21,2) pri liečbe tirzepatidom a −5,3 príhody za hodinu (95 % CI −9,4 až −1,1) u placeba, čo predstavuje odhadovaný liečebný rozdiel −20,0 príhody za hodinu (95 % CI −25,8 až −14,2; p < 0,001).
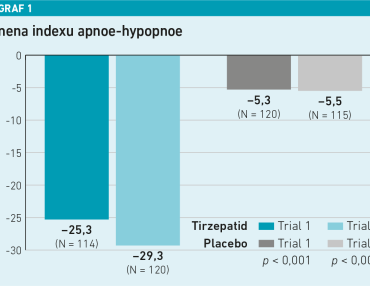 V štúdii 2 bola priemerná zmena AHI v 52. týždni −29,3 príhody za hodinu (95 % CI −33,2 až −25,4) u tirzepatidu a −5,5 príhody za hodinu (95 % CI −9,9 až −1,2) u placeba, čo predstavuje odhadovaný liečebný rozdiel −23,8 príhody za hodinu (95 % CI −29,6 až −17,9; p < 0,001) (pozri graf 1).
V štúdii 2 bola priemerná zmena AHI v 52. týždni −29,3 príhody za hodinu (95 % CI −33,2 až −25,4) u tirzepatidu a −5,5 príhody za hodinu (95 % CI −9,9 až −1,2) u placeba, čo predstavuje odhadovaný liečebný rozdiel −23,8 príhody za hodinu (95 % CI −29,6 až −17,9; p < 0,001) (pozri graf 1).
Pri liečbe tirzepatidom sa pozorovalo významné zlepšenie v meraniach pre všetky ďalšie vopred špecifikované kľúčové sekundárne cieľové parametre v porovnaní s placebom.
V súhrnnej analýze oboch štúdií došlo u účastníkov, ktorí dostávali tirzepatid, k významnému zníženiu skóre PROMIS-SRI (Short Form Sleep-Related Impairment) a PROMIS-SD (PROMIS Short Form Sleep Disturbance).
U účastníkov oboch štúdií, ktorí dostávali tirzepatid, došlo k významnému zníženiu telesnej hmotnosti, koncentrácií CRP stanovených hsCRP. Liečba tirzepatidom viedla k priemernému zníženiu systolického krvného tlaku o 9,0 mm Hg a diastolického krvného tlaku o 3,8 mm Hg v 52. týždni. U pacientov užívajúcich placebo bol zaznamenaný pokles systolického krvného tlaku o 2,5 mm Hg a diastolického krvného tlaku o 1,0 mm Hg.
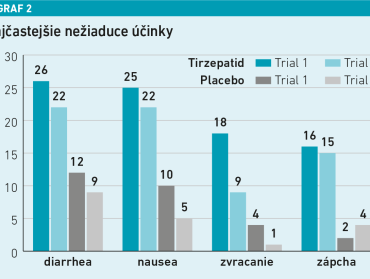 Najčastejšie hlásené nežiaduce účinky tirzepatidu boli gastrointestinálnej povahy, boli väčšinou mierne až stredne závažné a vyskytovali sa najčastejšie počas fázy zvyšovania dávky. Závažné vedľajšie účinky sa vyskytli s podobnou frekvenciou u pacientov liečených tirzepatidom a placebom. V žiadnej zo štúdií neboli hlásené úmrtia (pozri graf 2).
Najčastejšie hlásené nežiaduce účinky tirzepatidu boli gastrointestinálnej povahy, boli väčšinou mierne až stredne závažné a vyskytovali sa najčastejšie počas fázy zvyšovania dávky. Závažné vedľajšie účinky sa vyskytli s podobnou frekvenciou u pacientov liečených tirzepatidom a placebom. V žiadnej zo štúdií neboli hlásené úmrtia (pozri graf 2).
Liečba tirzepatidom u dospelých pacientov so stredne ťažkým až ťažkým OSA a obezitou v štúdiách SURMOUNT-OSA viedla k významnému a klinicky relevantnému zlepšeniu syndrómu OSA, ktorý bol sprevádzaný významným zmiernením hypoxickej záťaže pacientov, ktoré vystihuje zníženie rizika kardiovaskulárnych komplikácií a úmrtí vo väzbe na OSA. Preukázalo sa tiež zníženie krvného tlaku a známok zápalu, čo sú významné rizikové kardiovaskulárne faktory u pacientov s obezitou a OSA. Zlepšenie AHI bolo v štúdiách konzistentné bez ohľadu na súbežnú terapiu PAP.
Referencie
Malhotra A, Grunstein RR, Fietze I, et al.; SURMOUNT‑OSA Investigators. Tirzepatide for the Treatment of Obstructive Sleep Apnea and Obesity. N Engl J Med 2024;391:1193–1205.